-
診療科を探す
診療科・部門のご案内Department
- 三菱京都病院
- 診療科・部門のご案内
- 整形外科・脊椎外科センター
整形外科・脊椎外科センター
概要
■背骨や上肢、下肢の関節の変形や痛み、手足のしびれ、骨折や靭帯損傷などを診察します。
■地域連携を通じてかかりつけの先生方と協力します。
■疾患によっては、京大病院やその関連病院、クリニックに紹介いたします。
特色・取り組み
脊椎外科
首や腰の変形、手足の痛みやしびれ、動かしにくさ、歩行障害に対して専門的な診療を行っています。新型の術中CT撮影装置(O-arm)、ナビゲーションシステムが導入されており、リアルタイム3次元画像をもとに、今まで以上に高度で正確、安全な手術ができるようになりました。
関節外科
股関節や膝関節、足関節、肩関節や肘関節など、さまざまな関節疾患や外傷、スポーツ障害に対して専門的な診療を行っています。
変形性股関節症や変形性膝関節症に対する人工関節手術では、ナビゲーションを併用して正確な手術を目指しています。
骨粗鬆症にともなう骨折
下肢や背骨の骨折や変形は、健康寿命を損なうことにつながります。実際の寿命と健康寿命は約10年の差があると言われます。背骨の圧迫骨折・下肢の骨折・骨粗鬆症は上位にあがる要因です。内服薬や注射などの保存治療から手術治療まで行っています。
当科を受診される方へ
患者さんの待ち時間を短縮するため、完全予約制を導入しています。
外来担当については、外来担当医表をご覧ください。
紹介元の先生方へ
地域のクリニックや、高度急性期病院の先生方との連携を進め、地域医療に貢献してまいります。私たちだけで患者さんの全てのステージの治療を担えるわけではなく、皆様のお力添えやご指導をよろしくお願い申し上げます。
施設認定など
日本脊椎脊髄病学会認定 脊椎脊髄外科指導医 常勤施設
日本整形外科学会認定研修指定病院
京都大学整形外科研修病院
脊椎外科センター
- 脊椎外科センターで扱う主な脊椎・脊髄疾患
- はじめに
- 主なトピック
①背骨の病気を治すには、まず正しい診断が大切
②最新鋭の機器がそろった脊椎手術環境(O-armとナビ)
③脊椎圧迫骨折に対する体にやさしい手術 ➡ 経皮的椎体形成術(BKP) - おわりに
脊椎外科センターで扱う主な脊椎・脊髄疾患
頚椎症(頚椎症性脊髄症、頚椎症性神経根症、頚椎症性筋萎縮症)、頚椎椎間板ヘルニア、頚椎不安定症、後弯変形
脊椎靭帯骨化症(後縦靭帯骨化症、黄色靭帯骨化症)
腰部脊柱管狭窄症、腰椎変性すべり症、腰椎分離症、分離すべり症、腰椎椎間板ヘルニア、腰椎不安定症
脊柱側弯症、後弯症、特発性側弯症
骨粗鬆症にともなう脊椎疾患(脊椎圧迫骨折、圧迫骨折偽関節、脊椎不安定症、後弯変形、遅発性神経障害など)
関節リウマチにともなう脊椎病変(環軸関節亜脱臼、頚椎不安定症など)
脊髄腫瘍(主に髄外腫瘍)、硬膜内外嚢腫などによる脊髄圧迫病変、脊髄係留症候群
はじめに
当院の整形外科・脊椎外科センターでは、背骨に関連する病気を扱っています。比較的頻度の高い病気としては、頚椎症(頚椎症性脊髄症、頚椎症性神経根)や腰部脊柱管狭窄症、脊椎すべり症、脊椎分離症、椎間板ヘルニアなどが挙げられます。
それに加えて、難病疾患として知られる脊椎靭帯骨化症(後縦靭帯骨化症、黄色靭帯骨化症)をはじめ、脊柱変形(首や腰の曲がり、側弯症)、脊椎不安定症、骨粗鬆症にともなう背骨の骨折や変形なども重点的に、手術治療に取り組んでいます。また、脊髄腫瘍(主に脊髄のすぐ近くにできる髄外腫瘍)などの手術治療も行っています。
主なトピック
①背骨の病気を治すには、まず正しい診断が大切
脊椎・脊髄疾患の治療では、まず正確な病態把握が大切で、これをなおざりにして手術を行っても良好な結果は得られません。たとえば腰部脊柱管狭窄症の疑いでご受診していただくケースでも、実は頚椎や胸椎の疾患が原因である場合があります。頚椎、腰椎の両方が悪い場合、どちらを優先して治療すればよいか、実際に診察してみて初めて決まることもあります。
以下は、背骨の病気において正確な診断がいかに大切であるかについて、ラジオ放送用に対談形式でまとめたものです。
<インタビュー1>
――背骨の手術といいますと、腰とか首の手術があると思いますが、先生のご経験ではどちらの方が多いんですか?
京大の関連病院で背骨の手術をよくやっているところでは、手術件数の割合でいうと、だいたい首が2割、腰が8割、といったところが多いです。救急外傷を除いた慢性疾患に限って言えば、最近10年間の私の手術データでは、首が3割、腰が7割ですから、首の手術の割合が少し多くなっています。
――首の手術が多いのには、何か理由があるのでしょうか?
理由の一つは、ご紹介いただく患者さんに首の病気が多いことがあります。もう一つ肝心なことがあって、「一見すると腰が悪いように見えて、実は首が悪かった」という患者さんがおられて、これを診断できていることも大きいと思います。
――その、「一見すると腰が悪いように見えて、実は首が悪かった」って、どういうことなんですか?
首の神経が圧迫されると、首から下の「手足」がおかしくなってきます。たとえば、「お箸が使いにくい」とか、「字が書きにくい」とか、「手足がしびれる」とか、「歩くのがふらふらする」といった症状です。
一方、腰の神経が圧迫されると、腰から下の「足」がおかしくなってきます。「太ももからふくらはぎが痛い」とか、「足がしびれる」といった、坐骨神経痛の症状が代表的です。
――「首が悪いと、首から下の手足に」、そして「腰が悪いと、腰から下の足に」、症状が出るとういことですね。
そうです。ですから、もし足に症状がある場合は、腰が原因のときと、首が原因のときがあるんです。腰も首も悪くて、足の症状は両方から重なっている、という場合もあります。こういう状態は全然まれではありません。
――ややこしいですね。ということは、診断がすごく大事だということになりますね?
はい。診断はものすごく大事です。間違った箇所の手術を受けてもよくなりませんからね。ところで、MRIとかCTのような精密検査を受けたら、首と腰のどっちが悪いかは一発でわかる、と思っておられませんか?
――えっ?精密検査をしたら、一発でわかるんじゃないんですか?
実はそうでもないんです。検査が全てではなくて、神経に関する実際の診察が大事です。教科書には載っていないような症状もありますからね。
首も腰も両方悪い場合なんかは、どっちを優先して治療したらいいのか、実際に診察してみてから、やっと決められるんです。
――「私は腰が悪い」と思い込んで、先生の診察を受けに行ったら、「あなたは首が悪いです」と言われることがあるんですね?それはそれでびっくりというか、ショックなこともあるかなと思いますが・・・
そういうケースは珍しくありません。患者さんにとっては診断の受け入れが難しいこともあります。
腰が悪い患者さんは、ほとんどの場合、自分から「私は腰が悪いので見て下さい」と言って来られます。ところが、「私は首が悪いので見て下さい」と言って来られる患者さんは、ほとんどおられないんです。
――ということは、首が悪いというのは、自分ではなかなか気づきにくいんですね。
そうです。なかなか気づきにくいんです。かかりつけの病院で、腰が悪いとずっと言われてきた方は、まさかですよね。でもそのまましておくと、他の病院で違った箇所の手術を受ける可能性がありますので、こちらが気付いたことは時間をかけてゆっくり説明していくしかありません。
→このインタビューでは、背骨の病気において正確な診断がいかに大切であるか、その一端に触れたつもりですが、他にも脳の病気や神経内科の病気、糖尿病や内分泌・代謝に関する病気なども関わってきます。診断が一筋縄ではいかないこともあり、他の科の専門医に協力をお願いすることも多いです。
②最新鋭の機器がそろった脊椎手術環境
当センターでは2022年にナビゲーションシステムが、2023年に新型の術中CT撮影装置(O-arm)が導入され、リアルタイム3次元画像をもとに、今まで以上に高度で正確、安全な手術ができるようになりました。
以下は先ほどと同様に、ラジオ放送用に対談形式でまとめたものです。
<インタビュー2>
――こちらの病院では、何か最新の設備を使ったりして工夫をしておられるんですか?
はい。正確で安全な手術をしようと思うと、最新の設備を使って、いろいろと保険をかけた方がいいです。手術用のナビゲーションはご存知ですか?
――ナビゲーションというと、車の運転で使うカーナビのようなものですか?
はい。カーナビみたいに、手術中に道案内をしてくれるんです。実際に骨にスクリューを入れるとき、今現在、「骨の表面のどこを触っていますか?」とか、「どっちの方向に向かっていますか?」とか、「どのくらいの距離を進みましたか?」とか、そういったことを、その都度その都度ナビが教えてくれるんです。
――カーナビは今や当たり前になっていますが、医療用のナビは高額で、設備投資面でもハードルが高いんですよね。
はい。背骨の手術ではナビを導入する病院が増えました。患者さんの安全のためには、今やマストアイテムです。特に首の手術では、「レントゲン」+「ナビ」の「ダブルの保険」をかけておくことがとても大事です。
――ナビを使って「ダブルの保険」ですね。安全対策はしっかりしていてほしいですね。
――ところで、「O-arm」という器械で手術中にCTを撮影すると、さらにナビとO-armが精密に連動して、データのやり取りができるようになり、今までの「ダブルの保険」が「トリプルの保険」にグレードアップします。
――「トリプルの保険」って、3重に保険をかけるということですか?
そうです。「レントゲン」+「ナビ」+「CT」の3つで、もっともっと正確で安全な手術ができるようになったということです。手術が終わる前にCTを撮って、スクリューが狙い通りに入っているかどうか、しっかり確認もできます。
背骨の手術の設備環境としては、最新鋭といってもいいと思います。
おわりに
近年、年齢を重ねても比較的元気な方が増えてきました。さまざまな内科的合併症を抱えておられる患者さんの脊椎・脊髄疾患にも対処すべく、関連他科と連携しながら総合病院としての強みを生かしていきたいと考えています。
人工関節置換術とは
人工関節置換術とは、関節のいたんでいる部分を取りのぞき人工の関節に置きかえる手術です。股関節や膝関節に実施されるケースが多いですが、肩関節、肘関節、足関節などに実施することもあります。手術件数は年々増加しており、日本人工関節学会による報告では股関節、膝関節ともに2023年度は約87,000件の手術が行われております。
関節の痛みの原因となるものをすべて取りのぞくので、他の治療法と比べると「痛みを取る」効果が大きく、また運動機能を回復させる効果も高い治療法です。ただ、高い治療効果が得られる一方で感染や再手術といったリスクも存在します。そのため患者さんの年齢、症状、容態、生活習慣などに合った手術を行うことが大切です。また、事前に手術の内容やリスクにご納得いただいてから手術を受けるかどうかを決める必要もあります。
人工股関節置換術
Q.人工関節にすると股関節の痛みはとれますか?
個人差はありますが痛みはなくなるか大きく軽減されます。
Q.術後どのくらいまで脱臼に気をつければよいですか?
術後約6週間程度は特に注意が必要です。脱臼をし始めるとどんどん脱臼しやすくなってしまいます。関節の周辺の筋力がつくと股関節も安定してくるので術後半年間脱臼しなければそれ以降に脱臼することはまれです。それまでは日常生活の動作に注意しましょう。
手術の方法、デザイン、取り付け角度、骨格の形によって脱臼しやすさは異なりますので主治医に確認してください。
Q.手術した股関節を下にして横になってもよいですか?
術後2週間から1ヵ月経てば問題ありません。横になった時に手術したところがあたって痛むことがあります。そのような時は軟らかいものを下に敷くなど工夫しましょう。
Q.退院したら浴槽に浸かっても大丈夫ですか?
脱臼肢位に十分注意すれば入浴は可能です。リハビリの際に入浴動作の練習をしましょう。もともと入浴動作の難しい方はご自宅の浴室に手すりをつける、足台を置くなど、入院前に環境を整えることをおすすめします。
Q.弾性ストッキングは術後どのくらい装着しておくのですか?
入院中は装着しましょう。少なくとも十分歩行ができるようになるまでは継続する必要があります。外す時期については主治医に確認してください。
Q.術後のリハビリはどのくらいかかりますか?
術後3週間程度入院してリハビリを行います。退院の目安としては、「自立歩行(杖などの使用を含む)」、「着替えやシャワー浴が可能」、「脱臼肢位を理解できている」です。3~4週間経過しても自宅に帰れそうにない場合はリハビリ病院へ転院しゆっくりリハビリを行っていただきます。歩行が安定し通常の生活が送れるようになるまでには3カ月~6カ月程度かかります。
Q.いつまで杖が必要ですか?
歩行が安定すれば杖は必要なくなります。早い方は2週目程度から独歩が可能となりますが、一般的には術後3ヶ月~6ヶ月程度です。年齢、術前の歩行能力、筋力、反対の股関節の状態などによりリハビリの進み方にも違いがあります。十分に筋力がつき歩行が安定するまで杖を使うようにしてください。また、心配な方はずっと杖や押し車などを使用するようにしてください。杖などの使用については主治医に確認してください。
Q.自転車に乗ってもよいですか?
かまいません。転ばないように気をつけましょう。また、乗り降りの際に股関節をねじらないようにしましょう。
Q.正座をしてもよいですか?
股関節をねじらないようにすればかまいません。あぐらはかかないようにしましょう。
Q.どの程度の労働が可能でしょうか?いつから仕事ができますか?
デスクワークであれば退院後すぐに復帰される方もおられます。重労働の場合は術後3カ月程度要する方が多いです。患者さんの状態や仕事の内容によって違いがあるため、主治医に確認してください。
Q.運動は可能ですか
ウォーキング、水泳、ゴルフ、サイクリングなどは術後3カ月~6カ月から可能となることが多いです。人工股関節の手術を行いプロに復帰されたテニスのトッププレイヤーもおられます。一般的に人工股関節の術後は脱臼を予防する必要があるため、股関節をねじらない、しゃがみ込まないなどの注意が必要です。脱臼しやすい動作は手術の方法によっても異なりますので、詳しくは主治医に確認してください。
Q.人工関節の術後、自動車の運転はどれくらいからできますか。
車の運転については危険を察知して素早くブレーキを使用できるかが問題になります。ブレーキを踏む方の股関節を手術した方のほとんどは術後2ヶ月でブレ-キング時間が回復すると言われていますが、中には回復に時間がかかる方もいます。
公的には公安委員会の判断によります。安全運転に支障をきたす状態にあるか、適性検査を受けることもできます。詳しくは地元の運転免許試験場等に問い合わせてください。
Q.ナビゲーションを用いて手術をする病院がありますが、手術費用などは違うのですか?また希望すればナビゲーションを使ってくれるのでしょうか?
人工関節置換術にナビゲーションを使用した場合、どこの病院でも2万円の医療費加算(2026年4月現在)があります。
当院では人工関節を良好な位置に設置するため全例でナビゲーション、および3次元術前計画ソフトウェアを使用しております。
Q.手術を受けると足の長さは変わりますか?
手術前の股関節の状態にもよりますが、変形性股関節症の方は通常より足が短くなっているため数㎜~1㎝程度長くなることが多いです。
Q.いつ手術を受けようか悩んでいます。
「痛みや関節の動きが悪いために日常生活をおくることが難しくなったとき」がひとつの目安です。関節の状態、片側のみか両側か、痛みの程度、仕事の内容、家庭の状況、自身の人生観などを踏まえてよく考えましょう。手術の方法、入院期間、退院後の生活、合併症・再手術のリスクなど、主治医と十分に相談することをおすすめします。
いずれにしても、最終的な判断を下すのは患者様ご自身です。手術してから「こんなはずではなかった」とならないように、手術についてわからないことや不安なことは何でも主治医に相談しましょう。
Q.人工股関節置換術の寿命は?
以前はTHAの術後10年~15年で入れ替えが必要となるケースが少なくありませんでした。インプラントや手術方法の改良、ナビゲーション・3次元術前計画ソフトウェアの普及などにより最近は術後20年の生存率が90%以上まで伸びたと報告されております。
Q.手術後にMRI検査を受けられますか?
最近の人工関節で使用されているインプラントはほとんどがMRI検査に対応しております。ただし、人工関節の周囲は画像がぼやけたり乱れたりすることがあります。検査を受ける際は必ず人工関節が入っていることを医療スタッフに伝えてください。
Q.手術後にコタツに入って大丈夫でしょうか。赤外線がよくないという話しを聞き不安です。人工関節の人が使ってはいけない暖房器具があれば教えてください。
コタツなどから出る遠赤外線は金属にはほとんど吸収されず金属を温める作用がありません。金属製のインプラントの場合コタツなどの遠赤外線を利用した暖房器具の使用は通常問題ありません。近赤外線やマイクロ波などの波長の短い放射線には金属を温める作用があり、体内の人工関節にも作用しその部分でヤケドのような状態を引き起こす場合があります。そのため手術した部位の電気治療は禁忌です。
Q.人工関節の手術をした後、空港の金属探知機が鳴るようになってしまいました。なにか良い方法はないでしょうか?
空港の保安検査官に「人工関節が入っている」ことを伝えてください。外国語での説明が不安な場合は、英語と日本語で人工関節が入っていることを明記した証明書を病院から発行してもらい保安検査官に提示する方法があります(ただし、公的な文書ではありません)。また、『公益財団法人 日本股関節研究振興財団』が無料で配布している4カ国語(日本語、英語、スペイン語、中国語)で書かれたイラスト付きのステッカーを申し込むことができます。金属探知機が反応しても身体チェック後飛行機に乗ることはできますが、搭乗手続きに通常より時間がかかる可能性があります。チェックインを早めにすることを心がけましょう。
Q.手術を行った後で感染を起こすことはありますか?
人工関節を行う際にクリーンルームという通常の手術室より細菌の数が少ない手術室を使用しておりますが、現代の医学では細菌を0にすることはできず、日本全国で1~2%で感染が起こると報告されております。
Q.術後の感染のうち、年月を経てからの感染はどういったことから起こるのでしょうか?
術後3カ月以上経過してから起こる感染症を晩期感染症と呼びます。一般に歯槽膿漏や抜歯後、扁桃腺炎、肺炎、尿路感染などで血液中に細菌が入り、血液を介して人工股関節周囲に細菌が付着してしまうことで感染が起こります。歯の定期的なケアは非常に大切です。
人工膝関節置換術
Q.人工関節にすると膝関節の痛みはとれますか?
個人差はありますがほとんどの方で術前より痛みが軽減されますが、軽度の痛みや違和感が残存する方が多くおられます。
Q.手術後膝をついてもよいのでしょうか?
TKAの術後に膝をつく動作は90%以上の方で可能ですが、日常的に膝をついている方は20%程度しかいないと報告されております。ゆっくり膝をつく動作でインプラントが破損することはほとんどありませんが、衝撃を与えるような膝のつき方は避けてください。膝蓋骨や人工関節周囲の骨折を起こすことがあり、その治療は通常の骨折より困難となるため注意が必要です。
Q.退院したら浴槽に浸かっても大丈夫ですか?
問題ありません。リハビリの際に入浴動作の練習をしましょう。もともと入浴動作の難しい方はご自宅の浴室に手すりをつける、足台を置くなど、入院前に環境を整えることをおすすめします。
Q.弾性ストッキングは術後どのくらい装着しておくのですか?
入院中は装着しましょう。少なくとも十分歩行ができるようになるまでは継続する必要があります。外す時期については主治医に確認してください。
Q.術後のリハビリはどのくらいかかりますか?
術後3週間程度入院してリハビリを行います。退院の目安としては、「自立歩行(杖などの使用を含む)」、「着替えやシャワー浴が可能」、「膝が90度以上曲げられる」です。3~4週間経過しても自宅に帰れそうにない場合はリハビリ病院へ転院しゆっくりリハビリを行っていただきます。歩行が安定し通常の生活が送れるようになるまでには3カ月~6カ月程度かかります。
Q.いつまで杖が必要ですか?
歩行が安定すれば杖は必要なくなります。早い方は2週目程度から独歩が可能となりますが、一般的には術後3ヶ月~6ヶ月程度です。年齢、術前の歩行能力、筋力、反対の膝関節の状態などによりリハビリの進み方にも違いがあります。十分に筋力がつき歩行が安定するまで杖を使うようにしてください。また、心配な方はずっと杖や押し車などを使用するようにしてください。杖などの使用については主治医に確認してください。
Q.自転車に乗ってもよいですか?
かまいません。歩行や階段昇降は膝が90度曲がれば可能ですが自転車は通常110度程度曲がる必要があるため、膝の曲がる角度の制限が強い方は難しいかもしれません。自転車に乗る際は転ばないように気をつけましょう。
Q.正座をしてもよいですか?
術前から正座ができた方は練習すれば術後も正座できる可能性があります。ただし、術前から膝の曲がる角度が制限されている方は術後も曲がる角度が制限されます。正座ができる方はTKAを受けた方の10%以下です。
Q.どの程度の労働が可能でしょうか?いつから仕事ができますか?
デスクワークであれば退院後すぐに復帰される方もおられます。重労働の場合は術後3カ月程度要する方が多いです。患者様の状態や仕事の内容によって違いがあるため、主治医に確認してください。
Q.運動は可能ですか?
ウォーキング、水泳、ゴルフ、サイクリングなどは術後3カ月~6カ月から可能となることが多いです。人工膝関節の手術を行いプロゴルファーとして活躍されていた方もおられます。ただし、人とぶつかるようなスポーツ(サッカー、バスケットボールなど)や繰り返し強い衝撃が加わるスポーツ(マラソンなど)は長期耐久性の面から避けた方がよいと言われております。
Q.人工関節の術後、自動車の運転はどれくらいからできますか。
車の運転については危険を察知して素早くブレーキを使用できるかが問題になります。ブレーキを踏む方の膝関節を手術した方のほとんどは術後2ヶ月でブレ-キング時間が回復すると言われていますが、中には回復に時間がかかる方もいます。
公的には公安委員会の判断によります。安全運転に支障をきたす状態にあるか、適性検査を受けることもできます。詳しくは地元の運転免許試験場等に問い合わせてください。
Q.ナビゲーションを用いて手術をする病院がありますが、手術費用などは違うのですか?また希望すればナビゲーションを使ってくれるのでしょうか?
人工関節置換術にナビゲーションを使用した場合、どこの病院でも2万円の医療費加算(2026年4月現在)があります。
当院では人工関節を良好な位置に設置するため全例でナビゲーションを使用しております。
Q.手術を受けると足の長さは変わりますか?
手術前の関節の状態にもよりますが、変形性膝関節症の方は軟骨の減少や関節の変形に伴い通常より足が短くなっているため、数㎜程度長くなることが多いです。
Q.いつ手術を受けようか悩んでいます。
「痛みや関節の動きが悪いために日常生活をおくることが難しくなったとき」がひとつの目安です。関節の状態、片側のみか両側か、痛みの程度、仕事の内容、家庭の状況、自身の人生観などを踏まえてよく考えましょう。手術の方法、入院期間、退院後の生活、合併症・再手術のリスクなど、主治医と十分に相談することをおすすめします。
いずれにしても、最終的な判断を下すのは患者様ご自身です。手術してから「こんなはずではなかった」とならないように、手術についてわからないことや不安なことは何でも主治医に相談しましょう。
Q.UKA(片側人工膝関節置換術)とTKA(全人工膝関節置換術)は何が違うのでしょうか?
人工膝関節置換術には膝のいたんでいる部位や程度によって、膝関節の内側または外側のどちらか一方だけを置換するUKAと、両側を置換するTKAがあります。当院ではTKAのみ行っております。
Q.人工膝関節置換術の寿命は?
これまでに報告されているTKAの生存率(寿命)は10~15年で90%以上であり、インプラントの改良によりさらに長期の耐久性が期待されます。UKAも10年で90%以上の成績が報告されておりますが、まだTKAほど良好な長期成績は得られておりません。そのためUKAを行うにはより慎重な患者選択が必要です。
Q.手術後にMRI検査を受けられますか?
最近の人工関節で使用されているインプラントはほとんどがMRI検査に対応しております。ただし、人工関節の周囲は画像がぼやけたり乱れたりすることがあります。検査を受ける際は必ず人工関節が入っていることを医療スタッフに伝えてください。
Q.手術後にコタツに入って大丈夫でしょうか。赤外線がよくないという話しを聞き不安です。人工関節の人が使ってはいけない暖房器具があれば教えてください。
コタツなどから出る遠赤外線は金属にはほとんど吸収されず金属を温める作用がありません。金属製のインプラントの場合コタツなどの遠赤外線を利用した暖房器具の使用は通常問題ありません。近赤外線やマイクロ波などの波長の短い放射線には金属を温める作用があり、体内の人工関節にも作用しその部分でヤケドのような状態を引き起こす場合があります。そのため手術した部位の電気治療は禁忌です。
Q.人工関節の手術をした後、空港の金属探知機が鳴るようになってしまいました。なにか良い方法はないでしょうか?
空港の保安検査官に「人工関節が入っている」ことを伝えてください。外国語での説明が不安な場合は、英語と日本語で人工関節が入っていることを明記した証明書を病院から発行してもらい保安検査官に提示する方法があります(ただし、公的な文書ではありません)。また、『公益財団法人 日本股関節研究振興財団』が無料で配布している4カ国語(日本語、英語、スペイン語、中国語)で書かれたイラスト付きのステッカーを申し込むことができます。金属探知機が反応しても身体チェック後飛行機に乗ることはできますが、搭乗手続きに通常より時間がかかる可能性があります。チェックインを早めにすることを心がけましょう。
Q.手術を行った後で感染を起こすことはありますか?
人工関節を行う際にクリーンルームという通常の手術室より細菌の数が少ない手術室を使用しておりますが、現代の医学では細菌を0にすることはできず、日本全国で1~2%で感染が起こると報告されております。
Q.術後の感染のうち、年月を経てからの感染はどういったことから起こるのでしょうか?
術後3カ月以上経過してから起こる感染症を晩期感染症と呼びます。一般に歯槽膿漏や抜歯後、扁桃腺炎、肺炎、尿路感染などで血液中に細菌が入り、血液を介して人工股関節周囲に細菌が付着してしまうことで感染が起こります。歯の定期的なケアは非常に大切です。
膝関節鏡手術
~小さな傷で膝を治す治療~
膝関節鏡手術とは?
膝関節鏡手術とは、膝の中にカメラ(関節鏡)を入れて行う手術です。
皮膚に小さな穴(約5㎜~1㎝弱)をあけ、そこから細いカメラや手術器具を入れて、関節の中をカメラで見ながら治療を行います。
膝の痛みや引っかかりの原因に対して、できるだけ体への負担を抑えて治療できる方法です。
どんな病気に対して行いますか?
膝関節鏡手術は、次のような病気やケガに対して行われます。
- 関節内の炎症(滑膜炎)
- 半月板損傷
- 靭帯損傷(前十字靭帯など)
など
※変形が強い場合(進行した変形性膝関節症など)は、適応とならないことがあります。
手術ではどんな処置をしていますか?
膝の中をカメラで確認しながら、原因に応じて治療を行います。
■ 滑膜切除(炎症を取り除く治療)
関節の中には、「滑膜(かつまく)」という組織があり、炎症が起こると、痛みや腫れ、引っかかり感の原因になることがあります。
特に、
・膝の腫れが繰り返す
・動かすと違和感や引っかかりがある
・なかなか痛みが改善しないといった症状の背景に、滑膜の炎症が関係していることがあります。
関節鏡手術では、専用の器具(シェーバー)を用いて、炎症を起こしている滑膜を少しずつ取り除き、関節内の環境を整えます。原因となっている組織を直接取り除くことで、痛みや腫れの改善が期待できる治療です。
【滑膜炎の原因となりうる疾患】関節リウマチ、変形性膝関節症、痛風、化膿性膝関節炎
■ 半月板の治療(切除・縫合)
半月板が傷んでいる場合、状態に応じて治療方法を選択します。
・傷んだ部分を切除する方法
・できるだけ残すために縫い合わせる方法があります。
▶ 半月板切除(傷んだ部分を取り除く治療)
傷んだ部分のみを切除し、関節の動きを改善します。
術後は比較的早期から歩行が可能で、多くの場合、翌日から歩行を開始できます。
日常生活への復帰が比較的早いのが特徴です。
一方で、半月板は関節のクッションの役割を担っているため、切除することでその機能が一部失われる可能性があります。
そのため、切除は「必要な部分にとどめる」ことが重要となります。
▶ 半月板縫合(できるだけ残す治療)
可能な場合は、半月板を縫い合わせて修復します。
当院では、追加のキズが不要な「all-inside法」をできる限り用いて、半月板の修復を行っています。必要に応じて、他の縫合方法を使用することもあります。
半月板を残すことで、クッション機能を保ち、将来的な関節への負担軽減が期待できます。
※ すべての半月板損傷が縫合できるわけではなく、損傷の部位や状態によって適応が決まります。
術後のリハビリについて
手術の内容によって、術後のリハビリの進め方が異なります。
・滑膜切除、半月板切除の場合:翌日から歩行訓練を開始できることが多い
・半月板縫合の場合:術後2週間程度は負担を抑え、その後部分的に体重をかけていきます
これは、縫合した半月板に負担がかかりすぎると、再び断裂してしまう可能性があるためです。そのため、縫合の場合は、半月板をしっかり治すことを優先し、慎重にリハビリを進めていきます。
関節鏡手術のメリットは?
関節鏡手術には、次のようなメリットがあります。
👉 傷が小さく、目立ちにくい
👉 身体への負担が少ない
👉 自分の関節を温存できる
👉 回復が比較的早い
術後は比較的早期からリハビリを開始できることが多いです。
デメリット・注意点は?
関節鏡手術は負担の少ない手術ですが、注意点もあります。
👉 すべての関節疾患に適応できるわけではない
👉 重症の場合は他の手術(人工関節など)が必要になることがある
また、一般的な手術と同様に、感染や出血などのリスクもゼロではありません。
手術の流れ
① 術前評価(診察・画像検査)
② 手術(通常1~2時間)
③ 術後リハビリ開始
④ 外来フォロー
※内容は疾患によって異なります
よくある質問
Q1:どのくらいで歩けるようになりますか?
A1:手術の内容によって全く異なります。滑膜切除術や半月板部分切除術のみであれば比較的早期から歩行訓練ができます。縫い合わせたりする場合は、最初は杖などを利用して負担を制限しながら回復を目指します。
Q2:傷は残りますか?
A2:数ミリ程度の小さな傷で行うため、目立ちにくいのが特徴です。
Q3:スポーツにはいつ戻れますか?
A3:手術内容によって大きく異なります。
切除であれば数週間程度ですが、縫合や靱帯の治療を伴う場合は通常術後6か月以降です。
Q4:誰でも受けられますか?
A4:病気の種類や進行度によって適応が決まります。
すべての方に適しているわけではありません。
Q5:手術しないと治りませんか?
A5:症状や状態によっては、リハビリや注射などで改善する場合もあります。
まずは状態を評価し、最適な治療をご提案します。
最後に
膝の痛みや違和感は、放置すると悪化することがあります。
膝関節鏡手術は、体への負担を抑えながら原因に直接アプローチできる治療法です。
気になる症状がある方は、お気軽にご相談ください。
骨粗鬆症にともなう骨折
~ほんの少し転んだだけなのに骨折してしまった。。。どうしたらいい? ~
骨粗鬆症とは?
骨粗鬆症とは、骨が弱く、もろくなり、骨折しやすくなっている状態です。
骨粗鬆症の治療については、コチラ。
骨粗鬆症で特に折れやすい場所
- ①背骨:胸椎または腰椎の圧迫骨折
- ②骨盤:脆弱性骨盤骨折
- ③股関節:大腿骨頸部骨折、大腿骨転子部骨折
- ④手首:橈骨遠位端骨折
- ⑤肩:上腕骨近位端骨折
- ⑥その他:肋骨、肘、膝、、、e.t.c.
-
①背骨:胸椎、または腰椎の圧迫骨折
Q1:どういうときに折れますか?
A1:背骨は、転倒した覚えがなくても骨折していることがあります。これが「いつの間にか骨折」です。実は、圧迫骨折の6~7割は、「いつの間にか骨折」と言われています。こけた覚えはなくても、腰の痛みが軽くても、念のため受診されると骨折が見つかることがあります。
Q2:歩ける腰痛なら、骨折していませんか?
A2:いいえ、そうとは言い切れません。実際、歩いて受診された患者様に圧迫骨折と診断することもあります。もちろん、骨折ではない腰痛もあります。一度受診さることをお勧めします。
Q3:レントゲンで骨折していないと言われたら、大丈夫でしょうか?
A3:そうとも限りません。当院では、身体所見から圧迫骨折を疑った場合、あるいは骨折の可能性が否定できない場合、レントゲンで折れてなさそうでも、MRIをお勧めさせていただくことがあります。レントゲンで分からない骨折も、MRIでは骨折かどうか評価できます。
また、MRIでは、古い圧迫骨折か比較的新しい骨折かどうかも、ある程度は分かります。ただし、日時が分かる程ではありません。
Q4:圧迫骨折を放置するとどうなりますか?
A4:圧迫骨折が進行すると、背中が丸まります。これがいくつかの背骨で起こると、かなり丸まってしまいます。そうなるとバランスがとりにくくなって、こけやすくなったり、呼吸しにくくなったり、食事が通りにくくなったりします。
Q5:どんな治療がありますか?
A5:手術ではない治療として、古くから用いられているのは、コルセットを2~3か月装着して骨癒合を待つ方法です。コルセットには、鎧のようなコルセット(フレームコルセット)と、革でできた柔らかいコルセット(ダーメンコルセット)に2種類があります。骨折部の不安定性にもよりますが、コルセットだけで治療する場合はフレームコルセットの方が安心です。ただし、特につけ始めは窮屈に感じることが多いです。また、コルセットをしても、圧壊進行を完全に防ぐことはできません。
最近、当院では、圧迫骨折の初期でも、積極的に手術加療をお勧めしています。BKPという手術です。詳細はコチラ。1つの骨につき、3~40分程度で終了し、キズは背中に5㎜程度の傷が2つだけです。これでも完全に圧壊進行を防ぐことはできませんが、骨の中に、セメントの柱ができることで、痛みが取れるのが早くなり、骨が多少潰れてもセメントの高さで止まります。ただし、骨折の形によってはBKPができない場合があります。
Q6:絶対手術が必要ですか?
A6:そうとは限りません。患者様のニーズに沿って、治療方針を決定します。手術をしない選択をしても、手術以外のできる限りの治療をすることができます。詳しくは主治医とご相談ください。
- ②骨盤:脆弱性骨盤骨折
脆弱性骨盤骨折は、骨粗鬆症にともなう骨折として、近年話題となっています。
- 前提知識:骨盤は、恥骨、坐骨、腸骨、仙骨が組み合わさっている骨です。
Q1:どうして話題となっているのですか?
A1:昔は、例えば恥骨骨折をしても、そのあと骨盤にさらに骨折が生じることはあまり報告されていませんでした。それが近年、特に骨粗鬆症がある患者様で、恥骨骨折の後、リハビリをしていたら、仙骨や腸骨に骨折が連発してくることが報告されています。これが脆弱性骨盤骨折です。
Q2:どうして昔はなかったのでしょうか?
A2:詳しくは分かっていません。近年は、昔に比べて、ベッドで安静にしている期間を極力減らし、リハビリを積極的に行うようになっている傾向にあります。それにより恥骨骨折が安定化する前に、骨盤に負担がかかって、骨盤の別の部位に骨折が生じてしまうのではないかと推察されています。
Q3:ベッドで安静にしている時間を長くすれば生じないのですか?
A3:それも詳しくはまだわかっていません。ただし、ベッドに安静にしている時間が長くなると、足の筋力が衰え、骨癒合してからリハビリをしても、元の歩行能力には戻れなくなるかもしれません。
Q4:どんな治療方法がありますか?
A4:治療方法の検討の為には、まずは画像検査が重要です。CT、MRIで骨盤の状態を評価します。ほとんどズレていないような骨折や、1か所しか折れていない場合は、手術はせずに骨盤を締めるベルトのみで、治療することもあります。ズレて来たり、痛みが強くなってきたりしたら手術が必要になることもあります。 当院では、手術加療として腸骨間固定術を行っています。これはほとんどの骨盤骨折に対応できる手術方法です。Oアームという特殊な機械で、手術中にCTを撮り、ナビゲーションシステムを利用することで、安全・確実に骨盤にインプラントを留置することができます。
- ③股関節:大腿骨頸部骨折、大腿骨転子部骨折
Q1:どんな骨折ですか?
A1:太ももの付け根(股関節)部分での骨折です。通常、転倒して、股関節が痛くなります。ただし、大腿骨頸部骨折でズレが少ない場合には、意外にも歩けてしまうこともあります。
Q2:どんな治療法がありますか?
A1:大腿骨は歩くときに必ず体重がかかる骨なので、歩くためには手術が必須です。また、寝たきりであったとしても、オムツ交換ですら痛みを感じる骨折なので、痛みを取り除く目的でも手術を行う場合があります。
手術をしない場合、基本的には車いす生活になります。寝たきりになることも多いです。それにより、肺炎や尿路感染症を生じてしまう危険性も高まります。
Q3:どんな手術がありますか?
A3:骨折の形によって手術方法は異なります。
・大腿骨頸部骨折(ズレが少ない場合)
骨折部にネジを刺して固定するような手術を選ぶことが多いです。
手術は1時間以内に終わることがほとんどです。
・大腿骨頸部骨折(大きくズレている場合)
人工骨頭や人工股関節といった、股関節入れ替えの手術を選ぶことが多いです。
手術は、1.5時間~2時間ほどかかります。10㎝程の傷ができます。
術後、脱臼のリスクが少しあります。
・大腿骨転子部骨折
折れ方によって手術時間は異なりますが、骨の中に心棒となるインプラントを入れて、ネジで固定する、髄内釘という手術を選ぶことが多いです。
Q4:リハビリに時間がかかりますか?
A4:患者様によって大きく異なります。骨折前の歩行能力や、手術までの待期期間、目標のゴール設定などの影響を強く受けます。術翌日から、ベッドから降りて立ち上がる訓練ができることがほとんどです。術後2-3週程度で自宅退院を目指せなさそうな場合、リハビリ転院や退院環境の調整などをお勧めさせていただく場合があります。これは、医師では具体的には対応できない作業ですので、その専門スタッフである看護師やソーシャルワーカーなどから直接連絡があります。
当院の特徴
当院では骨粗鬆症チームを作り、骨粗鬆症治療に積極的に取り組んでいます。
現在は、股関節の骨折に対して、データベースの作成を行って、他院やクリニックとの連携を、より密に行えるよう、様々な体制を整えています。
脆弱性骨折を少しでも疑ったら、骨密度検査を推奨しています。
また、患者様から骨密度検査のご要望を頂いても、すぐに対応できます。
経皮的椎体形成術(BKP)
圧迫骨折の進行を防ぎ、早期に痛みを軽減します
BKPとは?
脊椎圧迫骨折に対する手術の一つで、身体への負担は最も少ないと考えられる手術です。
骨折した骨の中に、骨用のセメントの柱を作って、骨折を支えます。
脊椎圧迫骨折について、詳しくはコチラ。
どんな手術ですか?
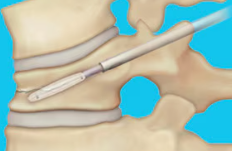
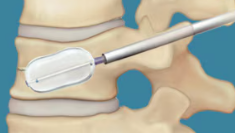
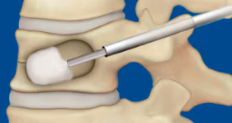
全身麻酔で、レントゲンで骨を確認しながら手術をします。
キズは、折れている骨1つに対して、5㎜程の皮膚切開を左右に2ヶ所作ります。
そこから、骨に針を刺し、針を通して潰れた骨の中に丈夫な風船を入れて、骨の中で膨らませ、骨の潰れを戻せるだけ戻しつつ、骨の中に空洞を作ります。
その中に、骨用のセメントを詰めて、固まらせます。
これが骨の中の柱となり、グラグラしている骨が支えられるので、痛みが比較的早く治まります。
手術は、骨1つに対して30分程度で終了し、出血もほとんどしません。
メリットは?
手術時間が短いこと、傷が小さいこと、など身体への負担は比較的少ない手術です。
骨折した骨が支えられるので、比較的早く痛みが取れ、翌日からリハビリができますし、中にはすぐに全く痛みがなくなる方もいらっしゃいます。
リスクは?
全身麻酔をかける必要があるため、全身麻酔に伴うリスクがあります。特に、心臓や肺にご病気をお持ちの方は、リスクが高くなります。術前に検査をして、必要に応じて専門医や主治医に相談します。
また、一般的には、ごくまれではありますが、セメントが血管に乗って肺の血管に詰まったり、後ろに漏れて神経障害がでたりするという合併症が報告されています。これについては、セメントがある程度固まってきてから入れる、後ろへ広がってきたらそれ以上詰めない、などの対策をすることで、そういったリスクは限りなく小さくできるよう、注意して行っています。
圧迫骨折ならばBKPが受けられるの?
圧迫骨折の方が全員BKPを受けていただけるわけではありません。
BKPは1度に3か所までと決まっております。
また、骨の折れ方によって、BKPでは固定が困難で、ネジで固定する必要があることがあります。
他には、そもそも全身麻酔のリスクが高くて、受けていただけない方もいらっしゃいます。
いずれにしても受診して頂き、評価してからの判断となります。
手術の後はどうなりますか?
術後は、翌日からリハビリが始まります。早速ベッドから離れて立ち上がる訓練を行うことが多いです。また、痛みによりますが、歩行訓練を始めることもあります。
歩行訓練が進み、日常生活に戻れそうであれば退院日が決まっていきます。リハビリの進み具合によってはリハビリ転院をお勧めさせていただくこともあります。
退院の後は?
退院後は、外来で定期健診を行います。多くても月1回です。手術を受けたところや、その周辺に痛みが生じた場合は、すぐに担当の先生にご相談ください。
また、骨粗しょう症の患者さんは、脊椎圧迫骨折の手術とは別に、骨粗しょう症の治療と定期的な健康チェックが必要となります。こちらも担当の先生の指示に従ってください。
当院の骨粗しょう症治療について、詳しくはコチラ。
骨粗しょう症
~骨を守って、いつまでも元気に歩くために~
骨粗しょう症とは?
骨粗しょう症とは、骨が弱く、もろくなり、骨折しやすくなっている状態です。
年齢とともに骨は弱くなりますが、とくに閉経後の女性、高齢の方、やせている方に多くみられます。


日本整形外科学会「整形外科シリーズ1」より
骨が弱くなると何が起こるの?
軽く転んだだけでも、背骨・太もものつけ根(股関節)
・手首・腕のつけ根などが折れやすくなります。
骨折すると、痛みが続く、背中が曲がる、歩けなくなる、寝たきりにつながることもあります。
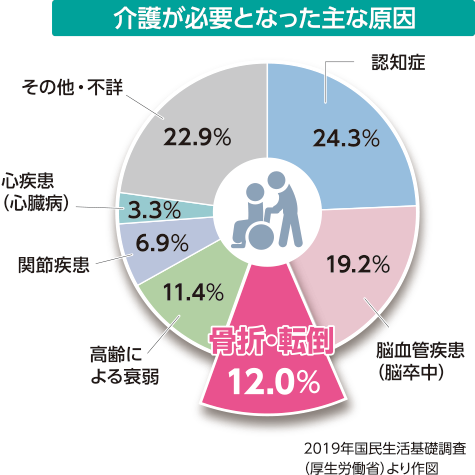
要介護の原因の第3位は、骨折・転倒です。
気づきにくい病気です
骨が弱くなっていても、ほとんど症状はありません。
身長が縮んだ、背中が丸くなった、腰や背中が痛い、転びやすくなった
――こうした変化はありませんか? それ、「いつの間にか骨折」かもしれません。
骨折して初めて骨粗鬆症の診断がつく人がほとんどです。
検査について
・骨密度検査:腰や太ももの骨の密度を調べます。
レントゲンを撮るような検査です。
・血液検査:骨の代謝状態を確認します。
当日には、全ての結果は揃いません。
治療の目的
いちばん大切なのは『骨折を防ぐこと』です。
骨を丈夫にして、将来の骨折を予防します。
治療にはどんな方法があるの?
① 骨を作る薬(骨形成促進薬):注射薬
② 骨の吸収を抑える薬(骨吸収抑制薬):注射薬、内服薬
③ 骨に関連するビタミン:内服薬
患者さんの状態に合わせて選びます。3~5年で目標骨密度に達する可能性が高い治療を考えます。
骨密度を上げる効果がより引き出されるのは、
①骨形成促進薬(1~2年)→ ②骨吸収抑制薬のコースと言われています。
治療継続が大切
骨粗しょう症は、すぐによくなる病気ではありません。薬を続けることで骨折予防効果が出ます。自己判断で中止しないようにしましょう。
毎日の生活でできる予防
【食事】牛乳、ヨーグルト、小魚、豆腐などでカルシウムを。
【運動】散歩、軽い体操、筋力トレーニング。
【転倒予防】室内整理、滑りにくい靴、夜間照明。
こんな方は早めに相談を
・50歳以上の女性
・軽微な外傷(ちょっとこけただけ、など)で、骨折したことがある
・家族に骨粗しょう症の診断を受けた方がいる
・ステロイド薬を使っている
・関節リウマチがある
よくある質問
- 痛くないのに治療は必要?→ はい。骨折する前の予防が大切です。
- 一度始めたらずっと薬が必要?→ 状態によって調整できます。
- 男性もなりますか?→ はい、男性にも起こります。
最後に
骨粗しょう症は、早く見つければ防げます。将来も元気に歩くために、まずは検査を受けましょう。
当院整形外科へお気軽にご相談ください。
当院では骨粗鬆症チームを作り、骨粗鬆症治療に積極的に取り組んでいます。
他院やクリニックとの連携も、より密に行えるよう、様々な体制を整えています。
外来担当表
※表を横にスクロールしてご覧ください
| 診察室 | 午前 午後 |
月 | 火 | 水 | 木 | 金 |
|---|---|---|---|---|---|---|
| A-13 | 午前 |
宮田 誠彦 (脊椎外来) |
森山 | 宮田 誠彦 (脊椎外来) |
森山 | 交替 |
| 午後 |
宮田 誠彦 (脊椎外来) |
宮田 誠彦 (脊椎外来) |
森山 | |||
| A-12 | 午前 | 中島 | 室谷 |
室谷 |
中島 | |
| 午後 | 中島 | 室谷 |
交替は当番制のことです。
は女性医師の外来です。
医師紹介

| 宮田 誠彦 (みやた まさひこ) | |
|---|---|
| 役職 | 部長・脊椎外科センター長 |
| 専門 | 整形外科 |
| 資格 | 日本脊椎脊髄病学会認定 脊椎脊髄外科指導医 日本脊椎脊髄病学会認定 脊椎脊髄病医 日本脊椎脊髄病学会・日本脊髄外科学会認定 脊椎脊髄外科専門医 日本専門医機構認定 整形外科専門医 京都大学医学博士 |
| 経歴 | 平成6年 京都大学卒業 |

| 中島 隆三 (なかじま りゅうぞう) | |
|---|---|
| 役職 | 医長 |
| 専門 | 整形外科 |
| 資格 | 日本整形外科学会認定 整形外科専門医 日本脊椎脊髄病学会・日本脊髄外科学会認定 経皮的後弯矯正術(BKP)認定医 |
| 経歴 | 平成25年 京都大学卒業 |

| 室谷 好紀 (むろたに よしき) | |
|---|---|
| 役職 | 医長 |
| 専門 | 整形外科 |
| 資格 | 日本整形外科学会認定 整形外科専門医 日本整形外科学会認定 運動器リハビリテーション医 日本整形外科学会認定 スポーツ医 日本スポーツ協会認定 公認スポーツドクター 日本脊椎脊髄病学会・日本脊髄外科学会認定 経皮的後弯矯正術(BKP)認定医 |
| 経歴 | 平成27年 京都大学卒業 |

| 森山 広太郎 (もりやま こうたろう) | |
|---|---|
| 役職 | 医師 |
| 専門 | 整形外科 |
| 資格 | EU医師免許 日本脊椎脊髄病学会・日本脊髄外科学会認定 経皮的後弯矯正術(BKP)認定医 |
| 経歴 | 平成27年 Semmelweis大学卒業 |















